膵がん
近年、膵がんの罹患者数は増加傾向に有ります。高齢になるにつれ発生しやすく、危険因子としては、糖尿病、喫煙、肥満、慢性膵炎があり、また血縁者に膵がんの方がいる場合も膵がんになりやすいことが分かっています。そのほかにもいくつかの遺伝性のもので膵がんができやすい病気が有ります。
膵がんは小さいうちからリンパ節や肝臓に転移しやすく、腹腔内にがん細胞をまき散らしやすいがんです。しかしながら、初期には症状がなく早期発見が困難です。進行してくると黄疸や、腹痛、背部痛、食欲低下が出現してきます。診断する検査としては腫瘍マーカーや画像診断検査がありますが、腹部超音波検査では膵臓は観察しにくく、早期の段階で見つけるためにはCTやMRI検査、超音波内視鏡検査(EUS)などを積極的に行う必要があります。さらに必要があれば内視鏡下逆行性胆道膵管造影(ERCP)や腫瘍の一部を穿刺して病理検査を行います。
手術は膵がんに対する最も効果的な治療法ですが、発見時手術ができるものは全体の2割程度です。がんの部位によって手術の術式は異なります。膵頭部(十二指腸側)にあるものは膵頭部とともに胆管、十二指腸も切除し、残存する胆管、膵臓・膵管、胃をそれぞれ小腸につなぐ大きな手術を行います(膵頭十二指腸切除)。(図 膵がんに対する膵頭十二指腸切除、膵頭十二指腸切除における膵、胆管、胃の再建方法)ます。
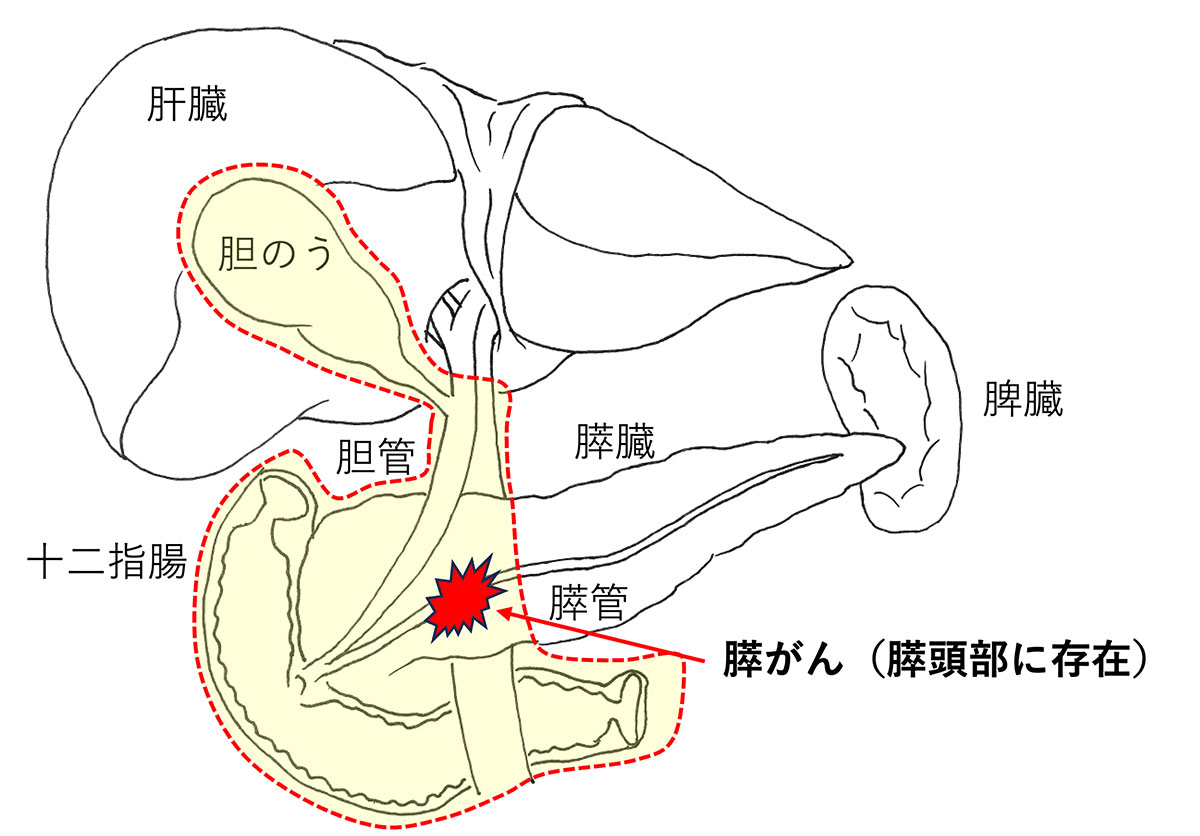
膵頭部、遠位胆管(乳頭部に近い部分の胆管)、胆のう、十二指腸を切除する術式(黄色枠内)で、膵の右側(膵頭部)にある膵がんに対して行われる。
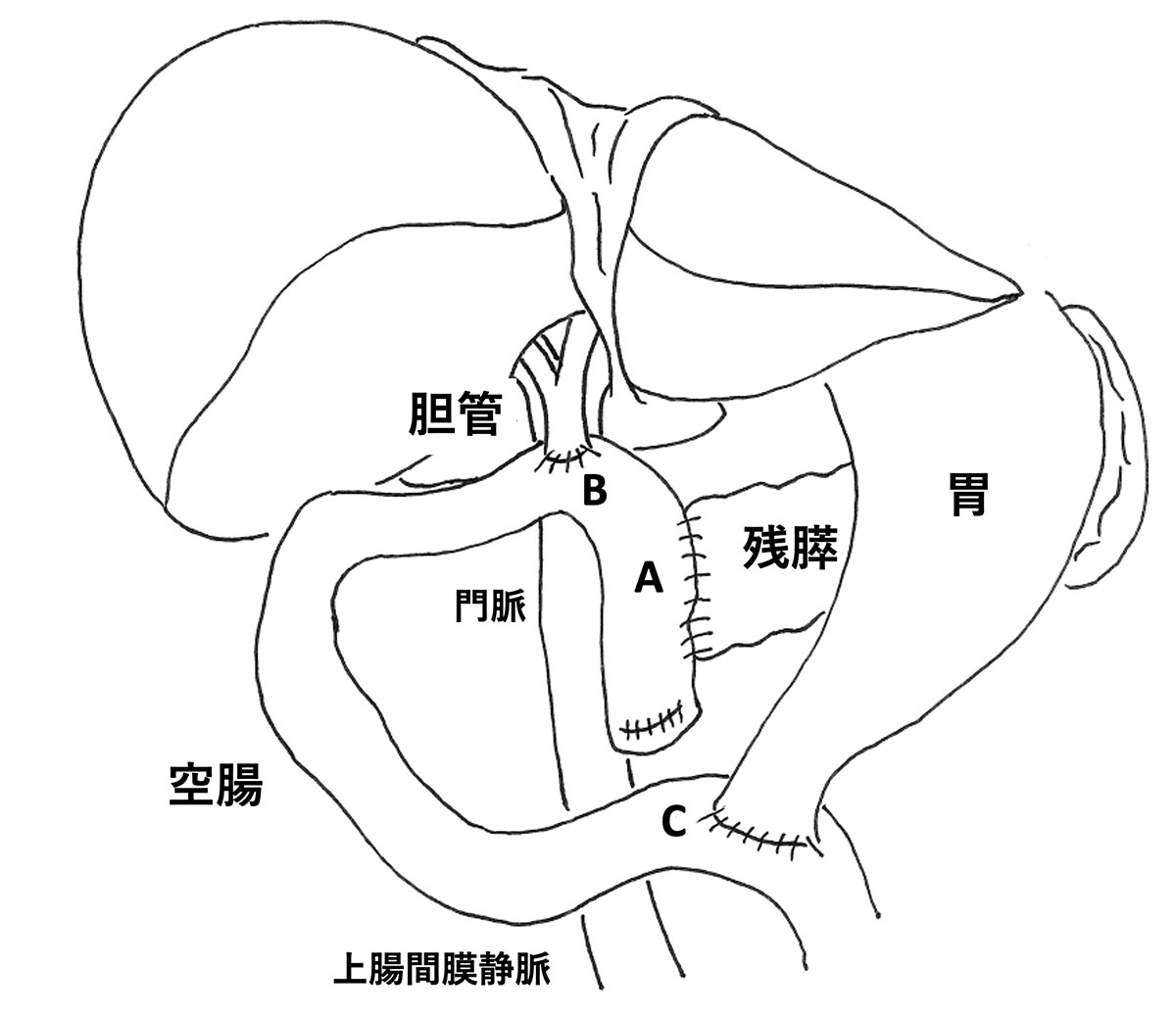
A:残った膵臓と空腸の吻合
B:残った胆管と空腸の吻合
C:胃と空腸の吻合
がんが膵体部、尾部(脾臓)にある場合は膵頭部を残し脾臓とともに膵臓の2/3程度を切除します(膵体尾部切除)。(図 膵がんに対する膵体尾部切除、膵体尾部切除後)
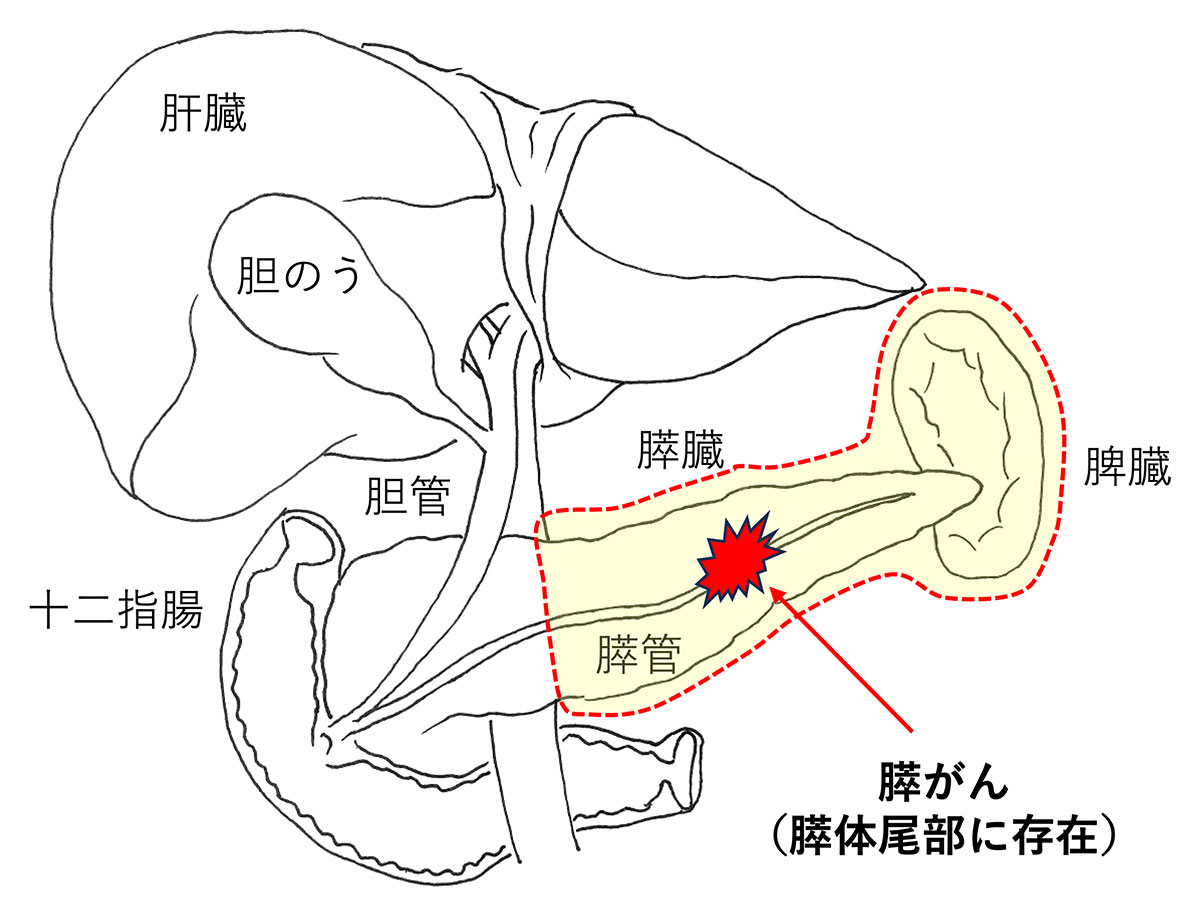
膵の左側にある膵がんに対して行われる術式です。
通常は脾臓も一緒に摘出します。
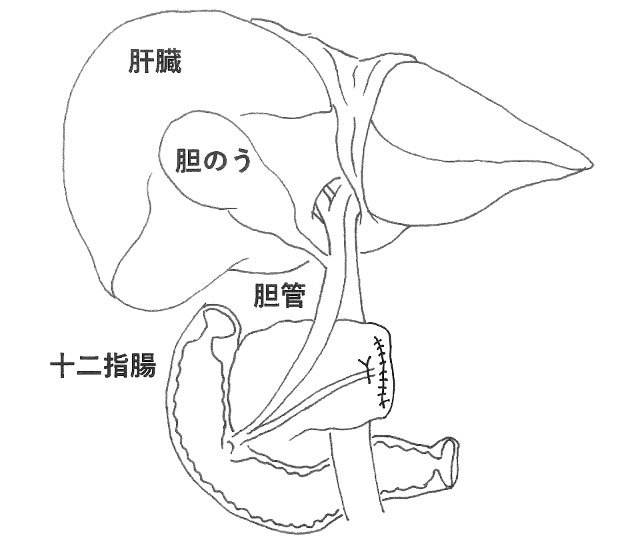
膵体尾部切除では、胆管や膵管、胃の再建はありません。
この場合胆管や胃は切除する必要が無く、膵管も小腸につなぐ必要がありません。また、手術後にも再発を来たしやすいため、手術前と手術後に補助療法として化学療法を併用します。手術ができない場合には、化学療法や放射線療法が行われます。最近は効果の高い抗がん剤や放射線治療が導入され、さらに両者の併用治療も行われています。
浸潤性膵管がんのほかにも、嚢胞性疾患の中で膵管内乳頭粘液性腫瘍(IPMN)という疾患が有ります。もともとは良性疾患ですが、時間の経過とともに悪性のがんに変化していくため、それぞれの時点でがんの悪性変化の可能性を判断しながら手術が必要かどうか判断します。

 共愛会グループ
共愛会グループ 地域支援・がん治療・救急・急性期
地域支援・がん治療・救急・急性期 