放射線治療
最先端の放射線治療と化学療法の組み合わせを行いながら、さらにそれらの効果を高める温熱療法(ハイパーサーミア)や高気圧酸素治療を組み込んで、がんの集学的治療を行っています。
当院は2022年9月現在、九州で唯一放射線治療装置を3台(リニアック・サイバーナイフ・トモセラピー)所有している病院であり、疾患ごとに最適な治療方法を選択し副作用の少ない治療を提供することができます。また、治療患者数も、年間700名以上の患者さまの治療を行っています。また、粒子線治療等の高度放射線治療についても、必要に応じて適切な医療機関へ紹介する体制を整えております。
1)強度変調放射線治療:IMRT
IMRTは、根治的ながん放射線治療における最も高度な治療方法の1つである。開設から5ヶ月の準備期間を経て、IMRTを開始した。
当初は、前立腺癌、頭頸部癌、原発性脳腫瘍から開始し、現在では、一部の肺癌、膵癌、後腹膜腫瘍、婦人科腫瘍など数多くの根治治療に適応が拡大されている。準備に多大なる時間を要する治療であるが、年間100例を超えるIMRTを施行する体制を整えた。
現在では、IMRTの施行がベターと考えられる症例には、IMRTを必ず実施している。前立腺癌では、全例にIMRTが選択され、治療中の有害事象はほとんどなく、放射線直腸炎と言った晩期有害事象の発生頻度も5~8%と非常に低い。
PSA再発症例も現在までほとんどなく、非常に優れた結果を残している。頭頸部癌に関しては、早期の喉頭癌を除く全例にIMRTが施行され、従来の放射線治療と比較して、唾液腺障害がほとんどなく(従来は必発)、治癒率も70%を超えている。
腹部や骨盤の腫瘍に対するIMRTは、消化管の線量を大幅に低減でき、放射線治療に伴う消化管障害のリスクを低下させることに大きく貢献できている。
このようにIMRTは、放射線治療の世界に革命を起こした治療である。1台のライナックで、世界でも最高峰の高度な放射線治療を実践できているのは、放射線治療医と放射線治療技師の「今できるうるベストの治療を提供する」という医療に対する高いモチベーションによってなしとげられたものである。
2)定位放射線治療:SRT
この治療が開始されてから10年以上の歴史があり、当初は脳腫瘍から開始され、体幹部へと適応が拡大された。当院では、2004年からサイバーナイフが脳腫瘍、頭頸部腫瘍の定位放射線治療の専用機として導入され、実績をつんできたが、体幹部の定位放射線治療は、がん治療センター開設以後に開始された。
体幹部の定位放射線治療は、原発病巣が直径5cm以下であり転移病巣のない原発性肺癌、原発性肝癌または原発性腎癌、3ヶ所までの他病巣のない転移性肺腫瘍または転移性肝腫瘍、転移性病巣のない前立腺癌または膵癌、直径5cm以下の転移性脊椎腫瘍、5個以内のオリゴ転移が2020年時点で保険適用となっている。開設以来コンスタントに月8-10例に施行してきており、他院からの依頼も非常に多い。
治療中の有害事象は皆無であり、治療後の晩期有害事象も非常に小さい。今後、高齢化が一層進行する中で、手術ができない、あるいは望まない患者はますます増加すると思われ、定位放射線治療の重要性はより増してくると思われる。
3)画像誘導放射線治療:IGRT
IGRTとは、Image Guided Radio Therapyの略であり、2010年度から保険適用になった。従来からCTを使用し、三次元的に放射線治療を行うことは、ほとんどの施設でできるようになっていたが、それは体表にかかれたマークで位置合わせをするという原始的な手法で行われ、実際の治療時の誤差は数ミリから1cm程度まで及ぶことが指摘されていた。
IGRTでは、kv X線による2次元、もしくはコーンビームCTによる3次元の画像により、治療のたびに位置あわせ照合を行うシステムである。これにより、治療毎の誤差は最小限に抑えられ、コンピュータで計画された高度の治療計画が、人体内で正確に実践されるようになった。
当院では、80%の症例で、このIGRTが実践されている。IMRTや定位放射線治療といった高精度の放射線治療を陰で支える重要な技術である。ごく一部の高精度放射線治療を受ける患者だけでなく、可能な限りすべての患者が、高性能の放射線治療機器の恩恵を受けられるようにするというのが、我々のポリシーである。
4)呼吸同期放射線治療
がんの放射線治療には、計画にCTを使用し、体の3次元軸から座標をもとめる。しかし、肺や心臓のように、人間の体内には制止していない内臓が存在し、それによる影響で、肺、肝臓、後腹膜では、がんは呼吸性に移動する。
これまで、呼吸性移動に関しては、透視下でおおまかに移動量をみて、それをマージンとして放射線の照射範囲に付加する手法がとられてきた。しかし、これでは照射範囲が拡大し、治療に伴う有害事象が確実に増加してしまう。
当院では、胸部~上腹部の呼吸、心臓の影響下にある範囲では、必ず4次元のCTを施行し、がんの呼吸性移動を把握し、移動量が5mm以上の場合は、呼吸同期を行っている。たとえ、10回の骨転移の治療であっても、呼吸同期がベターであれば、それを行うのが、ポリシーである。
よい放射線治療を行うためには、労力がかかるのが当たり前であるが、それを実際に実践できている施設は限られている。
設備と機器
■リニアック
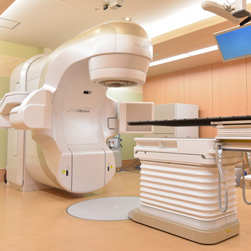 四次元の放射線治療装置です。体内の三次元の情報を付加して、体の毎日の動きや呼吸の動き、臓器の動きなどの時間軸を制御して、より病巣に放射線を集中させる治療が可能です。
四次元の放射線治療装置です。体内の三次元の情報を付加して、体の毎日の動きや呼吸の動き、臓器の動きなどの時間軸を制御して、より病巣に放射線を集中させる治療が可能です。
肺腫瘍、肝腫瘍に対しては、体幹部定位照射を四次元制御で行うことが可能です。
早期の肺癌や3個までの肺転移、肝腫瘍などに短期間で根治線量を安全に投与できます。
脳腫瘍、頭頚部腫瘍、前立腺がんに対しては、強度変調放射線治療も可能です。
■サイバーナイフ M6
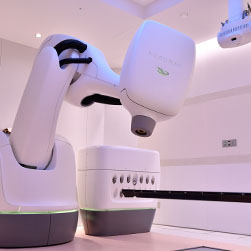 サイバーナイフシステムは、ロボットアームの先に小型の放射線照射装置を取り付け、多方向から高線量を1mm以内の精度で病巣に照射することのできる高精度治療装置です。
サイバーナイフシステムは、ロボットアームの先に小型の放射線照射装置を取り付け、多方向から高線量を1mm以内の精度で病巣に照射することのできる高精度治療装置です。
■トモセラピー
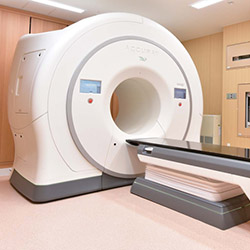 トモセラピーは強度変調放射線治療(IMRT)に特化した最先端のがん治療装置です。従来の放射線治療装置と違い、放射線治療装置がCT装置と一体になっています。
トモセラピーは強度変調放射線治療(IMRT)に特化した最先端のがん治療装置です。従来の放射線治療装置と違い、放射線治療装置がCT装置と一体になっています。
治療装置3台(汎用装置・サイバーナイフ・トモセラピー)体制でがん治療を行っている病院は、九州では当院だけです。また、治療患者数も大学病院と比べ遜色がなく、年間700名以上の患者さまの治療を行っています。
各疾患の治療
当院で治療を行っている主な疾患は以下の通りです。
1.脳腫瘍(グリオーマ、リンパ腫、転移性脳腫瘍)
2.頭頚部腫瘍(上咽頭癌、中咽頭癌、下咽頭癌、口腔癌、喉頭癌など)
3.甲状腺癌
4.乳癌
5.肺癌、縦隔腫瘍、転移性肺腫瘍
6.食道癌
7.肝臓癌、転移性肝腫瘍
8.胆嚢癌
9.膵臓癌
10.腎臓癌
11.膀胱癌
12.前立腺癌
13.直腸癌、肛門癌
14.子宮頚癌、子宮体癌
15.骨軟部腫瘍
16.皮膚腫瘍
17.血管腫瘍
18.良性腫瘍(ケロイド、バセドウ病眼症)
19.緩和治療(転移性骨腫瘍、痛み、出血など)
専門医
| 医師名 | 担当科 | 学会資格(関係するものを抜粋) |
|---|---|---|
| 今田 肇 | がん治療センター | 日本医学放射線学会放射線治療専門医 日本放射線腫瘍学会放射線治療専門医 日本ハイパーサーミア学会指導医 日本がん治療認定医機構暫定教育医 |
| 鞆田 義士 | がん治療センター | 日本医学放射線学会放射線診断専門医 日本核医学学会核医学専門医 |
| 鵜殿 弘貴 | 脳神経外科 | 日本脳神経外科学会専門医 |

 共愛会グループ
共愛会グループ 地域支援・がん治療・救急・急性期
地域支援・がん治療・救急・急性期 